
04.07.2019
|Thomas Kessler
|Artikel
EPD GFP-Verwaltung: Vision trifft auf Realität

Die Verwaltung der Gesundheitsfachpersonen im nationalen Health Provider Directory des elektronischen Patientendossier folgt einer langfristig ausgelegten Vision des Gesetzgebers. Dieser Artikel zeigt auf, wie diese Vision mit der heutige Realität in Verbindung gebracht werden kann.
Gesundheitsfachpersonen (GFP), die das elektronische Patientendossier nutzen wollen, müssen im nationalen Healt Provider Directory (HPD) verzeichnet sein. Die Pflege der HPD-Verzeichniseinträge wird durch die EP (Stamm-)Gemeinschaften organisiert. Es ist aber Aufgabe der Gesundheitseinrichtungen, aktuelle Daten zu de Gesundheitsfachpersonen sowie deren Einteilung in GFP-Gruppen zu liefern. Hierfür müssen Attribute aus verschiedene Quellen zusammengetragen werden, die teilweise ausserhalb der Gesundheitseinrichtungen liegen. Aus den nachfolgende Erläuterungen sollte klarer werden, warum dem so ist.
Die Vision des Gesetzgebers …
Hinter den gesetzlichen Anforderungen an die Verwaltung des HPD ist eine langfristige Vision erkennbar wie nachfolgen skizziert: Eine berufstätige Gesundheitsfachperson bewegt sich gleichzeitig in den drei verschiedenen Sphären gemäss de Grafik (unten): Sie ist erstens als natürliche Person Teil unserer Zivilgesellschaft, sie ist zweitens als Fachperso ein Teil des Schweizer Gesundheitswesens und sie gehört drittens zur Sphäre der Gesundheitseinrichtung(en), in dere Auftrag sie tätig ist. Die Person verfügt in jeder Sphäre über spezifische Attribute wie beispielsweise Adressen un Zugriffsrechte, die pro Sphäre in einem oder in mehreren Verzeichnissen verwaltet werden.
Die Vision beruht nun darauf, dass die Attribute der übergeordneten Sphären auch in den Verzeichnissen de untergeordneten Sphären verwendet werden: Beim Eintritt einer Gesundheitsfachperson ins «Spital Schweiz» wird ihr E-ID-Registernummer im HPD mit der Global Location Number (GLN) und der in einem Berufsregister geführte Spezialisierung verknüpft. Bei der Arbeitsaufnahme in einem Spital werden diese Informationen vom HPD an das HR-Syste des Spitals weitergegeben und dort mit weiteren Attributen wie beispielsweise der Funktion und der Klinik-Zugehörigkei verknüpft. Diese Onboarding-Prozesse stellen über alle Sphären hinweg eine Verbindung zwischen den Attributen diese Person her und machen es möglich, dass ein einziger nationaler Identity Provider für den Login an allen Applikatione genutzt werden kann. Diese Vision ist in sich stimmig, minimiert den Administrationsaufwand auf allen Ebenen und is obendrein benutzerfreundlich. Das Problem ist nur, dass wir in der Realität noch sehr weit davon entfernt sind.
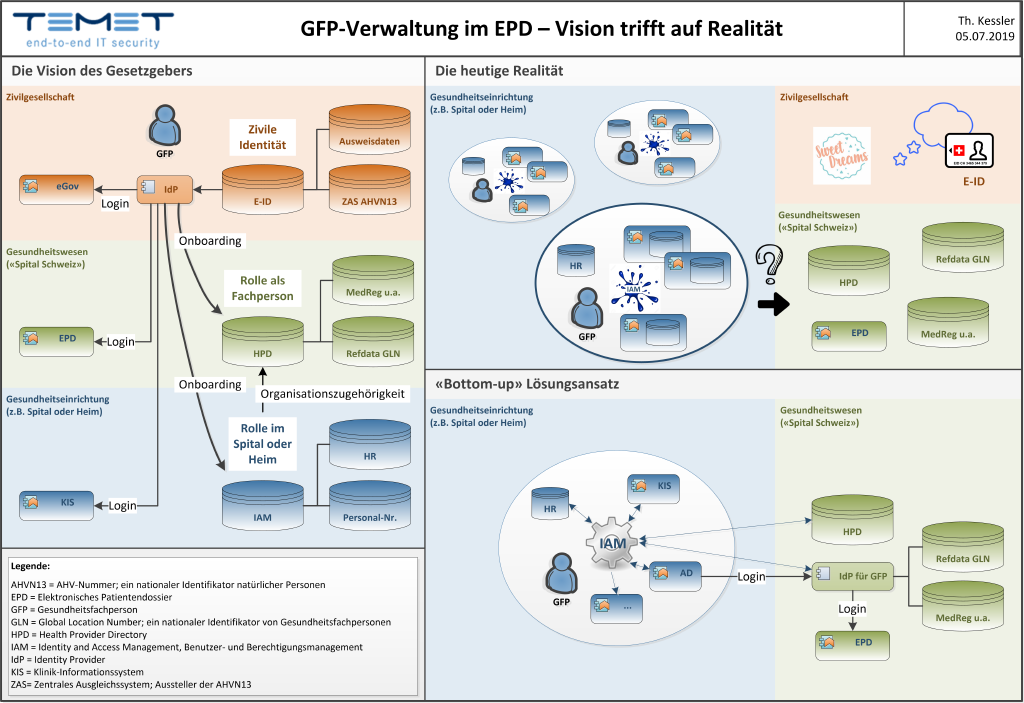
Die Grafik zeigt linker Hand die Vision einer integrierten Identitätsverwaltung über die drei Sphären der «zivile Gesellschaft» (orange), des «Spital Schweiz» (grün) und der ans EPD angeschlossenen Gesundheitseinrichtungen (blau hinweg. Oben rechts ist die bittere Realität dargestellt, in der zwischen diesen Sphären keine Verbindung besteht. Di Darstellung unten rechts zeigt auf, wie ein gut funktionierendes System für die Benutzer- und Berechtigungsverwaltun (auch Identity and Access Management oder IAM genannt) die interne Sphäre des Spitals oder des Heims mit der nationale Sphäre des elektronischen Patientendossiers verbinden kann.
… und die heutige Realität
In der heutigen Realität sind die Spitäler und Heime bereits stark damit gefordert, die Benutzerverwaltung innerhal ihrer eigenen Sphäre im Griff zu behalten beziehungsweise in den Griff zu bekommen. Sie kämpfen mit Systemen un Prozessen, damit neu eintretende Mitarbeitende die benötigten Applikationen benutzen können und austretend Mitarbeitende einigermassen zeitnah aus den diversen Benutzerverzeichnissen gelöscht werden. Die heutigen Systeme fü die Benutzer- und Berechtigungsverwaltung (auch als Identity and Access Management oder IAM bezeichnet) gleiche vielerorts einem Flickenteppich, der die diversen Verzeichnisdienste eines Spitals untereinander verbindet.
Aus Sicht der täglichen IT-Praxis sind die nationale Identität und das «Spital Schweiz» nicht viel mehr als Träumereien Mit der Anbindung an das elektronische Patientendossier muss nun allerdings das sehr konkrete praktische Problem gelös werden, dass die zur Nutzung des EPD berechtigten Benutzer im HPD registriert werden müssen. Hierfür müssen Attribut beschafft werden, die zur nationalen Sphäre gehören, insbesondere die von der Stiftung Refdata ausgestellte Globa Location Number (GLN) oder die in verschiedenen Berufsregistern verwalteten Spezialisierungen. Ausserdem müssen di Gesundheitsfachpersonen auf Basis eines staatlich anerkannten Ausweispapiers identifiziert werden.
Dem Praktiker stellt sich nun die Frage, wie die teilweise visionären Anforderungen mit den real verfügbaren Mitteln a besten erfüllt werden können.
Ein «Bottom-up» Lösungsansatz
Kurzfristig ist zu erwarten, dass die Pflege des HPD weitgehend manuell erfolgt, weil geeignete elektronisch Schnittstellen zwischen den Verzeichnisdiensten noch nicht zur Verfügung stehen. Ausserdem wird es sich kaum vermeide lassen, dass sich die Gesundheitsfachpersonen gegenüber einem nationalen Identity Provider für Gesundheitsfachpersone mit einem amtlichen Ausweis identifizieren müssen separat von bzw. zusätzlich zu den innerhalb de Gesundheitseinrichtung etablierten HR-Prozessen. Dies ist praktikabel, so lange die Benutzerzahlen klein sind.
Mittelfristig sollte die Anbindung der nationalen Verzeichnisse automatisiert werden, indem das HPD und mindestens ei nationaler IdP für Gesundheitsfachpersonen an das IAM-System der Gesundheitseinrichtung angebunden werden. Die reduziert den manuellen Aufwand und verbessert die Datenqualität, wenn insbesondere auch die GFP-Gruppenzuteilungen nac definierten Regeln durch das IAM-System vorgenommen werden.
Diese Anbindung sollte von Anfang an bidirektional konzipiert werden. Wenn nämlich langfristig das nationale HPD al Quelle für die Attribute der zivilen Identität und die Daten der medizinischen Berufsregister zuhanden der interne Systeme genutzt wird, dann können die HR-Prozesse des Spitals oder des Heims entlastet und verbessert werden. Dies wär ein grosser Schritt in Richtung der eingangs beschriebenen Vision und ein Meilenstein auf dem Weg zu einem integrierte Schweizer Gesundheitswesen.
Aus heutiger Sicht ist der hier skizzierte «Bottom-up»-Lösungsansatz der am meisten versprechende Weg für die Verbindun zwischen Vision und Realität. Auch dieser Weg wird für eine längere Zeit holprig sein. Das langfristige Potenzial sollt uns aber dazu motivieren, diese Strapaze auf uns zu nehmen.
Hinweis: Dieser Artikel wurde auch in der Zeitschrift HEIME & SPITÄLER 3 | AUGUST 2019 publiziert.
Über den Autor



Security Champions in der Fläche – von reiner Awareness zur echten Sicherheitskultur
